



Napjainkban rohamosan nő az inzulinrezisztenciával élők száma. Sokan közülük ráadásul nem is tudnak arról, hogy ilyen jellegű problémájuk van, pedig a nem diagnosztizált inzulinrezisztencia sajnos egyenes út számos betegség, elsősorban természetesen a cukorbetegség kialakulásához. Lássuk, mi is ez a napjainkban sokat emlegetett egészségügyi probléma, hogyan diagnosztizálható, és ami a legfontosabb: hogyan küzdhetünk meg vele!
A szénhidrátok forgalma változó intenzitással egymás mellett zajlik a szervezetben. Ennek ellenére az éhgyomori vércukorszint többé-kevésbé állandó: 3,5–5,5 mmol/l közötti érték. Ha szénhidrát jut a szervezetbe, a vér cukortartalma nő, de kb. 2–3 órán belül visszatér a kiindulási értékre. A vér cukortartalmát növelő és csökkentő folyamatok egymással dinamikus egyensúlyban vannak, az egyensúlyt pedig bonyolult hormonális szabályozórendszer tartja fenn.
A vércukor szabályozásában öt hormonális rendszer szerepel: 1. a hasnyálmirigy hormonjai, 2. az adenohypophysis egyes hormonjai, 3. a mellékvesekéreg glükokortikoidjai, 4. a mellékvesevelő adrenalinja, 5. a pajzsmirigy jódtartalmú hormonjai. A hasnyálmirigy által termelt inzulin vércukorszint-csökkentő hatású, az összes többi tényező növeli a vércukorszintet, de mindegyik eltérő módon. Az adrenalin például gátolja az inzulin felszabadulását, így vészhelyzet esetén nemcsak a tartalékok mobilizálódnak, hanem az energiafelhalmozó folyamatok is lefékeződnek.
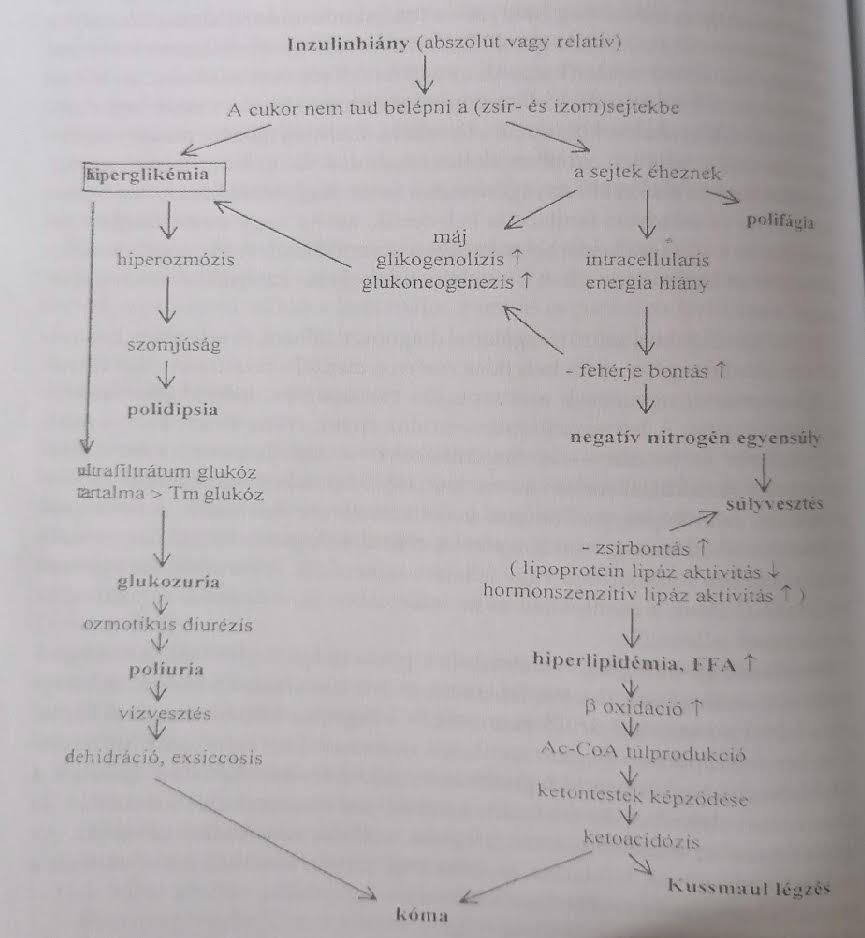
A diabetes mellitus (cukorbetegség) komplex anyagcserezavarral járó krónikus betegség, amelyben a vércukorszint emelkedéséhez a fehérje- és zsíranyagcsere, valamint az elektrolit-háztartás és a sav-bázis-egyensúly zavarai is társulnak.
Az anyagcserezavar lényege, hogy a pancreas (hasnyálmirigy) nem termel elegendő inzulint, vagy az inzulinmolekulák nem tudják kifejteni a hatásukat (inzulinrezisztencia). Inzulin hiányában a glükóz (lényegében az energiát adó cukor) nem tud belépni az izom- és zsírszövetek sejtjeibe, a vér glükózszintje pedig megemelkedik (hiperglikémia). A sejtek nem jutnak hozzá a működésükhöz szükséges energiához. Ennek ellensúlyozására a szervezet az izomszövet fehérjéinek lebontásából származó aminosavakból igyekszik glükózhoz jutni. Ez viszont testtömegvesztéshez és negatív nitrogénegyensúly kialakulásához vezet.
Az 1-es típusú cukorbetegség az esetek többségében autoimmun betegség, amely során az immunrendszer a hasnyálmirigyben található inzulintermelő béta-sejteket támadja és semmisíti meg. Ennek hatására a hasnyálmirigy egyáltalán nem termel inzulint, vagy csak nagyon keveset termel, emiatt az 1-es típusú cukorbetegségben szenvedőknek naponta többször is be kell adniuk maguknak inzulint, és terápiájukban nem alkalmazható gyógyszeres kezelés.
A 2-es típusú cukorbetegség (diabétesz mellitusz) kialakulásáról sokan nem is tudnak, mivel a szervezet sok esetben nem produkál tünetet, vagy nem tudjuk a cukorbetegséghez kötni a szervezet jelzéseit (pl. gyakori vizeletürítés, menstruációs zavarok, gyakori szomjúságérzet). Az 2-es típusú cukorbetegség az inzulinrezisztencia talaján alakul ki, így a már diagnosztizált inzulinrezisztenciásoknál nagyobb valószínűséggel alakul ki később 2-es típusú cukorbetegség.
Ha a sejtek az inzulinra rezisztenssé válnak, akkor nem tudják hatékonyan felhasználni az inzulint, így a vércukorszint magas marad. A szervezetünk érzékeli ezt a magas vércukorszintet, ezért a hasnyálmirigy még több inzulint állít elő, hogy legyőzze a rezisztenciát, és csökkentse a vércukorszintet. Idővel ez a folyamat kimerítheti a hasnyálmirigy inzulintermelő sejtjeit, valamint a tartósan magas vércukorszint károsíthatja az idegeket és a szerveket.
Az inzulinrezisztencia sajnos évekig fennállhat tünetek nélkül, vagy egyes tünetei könnyen összefüggésbe hozhatók más egészségügyi problémákkal, így sokan évekig élnek inzulinrezisztensként (IR-esként) anélkül, hogy tudatában lennének valós állapotuknak.
Az inzulinrezisztencia tünetei nagyon változatosak lehetnek, az alábbi tünetek megjelenése esetén érdemes gondolni rá:
A fenti tünetek a legtöbb esetben nem együtt vannak jelen, és az is előfordul, hogy a probléma teljesen tünetmentes, csak egy laborvizsgálat jelzi a problémát, vagy meddőségi kivizsgálás során derül fény az IR-re.
Ha tüneteink alapján arra gyanakszunk, hogy magunk is az IR-esek táborát gyarapítjuk, mindenképpen forduljunk háziorvoshoz vagy egyből szakorvoshoz (endokrinológushoz). Ezek után következhet az úgynevezett terheléses vércukorvizsgálat, melynek során nemcsak éhgyomorra mérik meg a vércukor- és inzulinszintet, hanem 75 gramm glükózoldat elfogyasztása után bizonyos időközönként ismétlik a vizsgálatot. A leggyakrabban úgynevezett 3 pontos terhelést végeznek el (éhgyomorra, majd az első és a második óra végén történik vérvétel). Emellett szükség lehet a vérzsírok, illetve a vese- és májfunkciók ellenőrzésére is az inzulinrezisztenciát kísérő egyéb problémák kiszűrése végett.
A normál inzulinszint fenntartása rendkívül fontos a teljes egészségünk és jóllétünk fenntartása érdekében. A problémák egyaránt jelentkezhetnek alacsony vagy magas inzulinszint mellett is. Amennyiben túl magas az inzulinszintünk, a többlet a vérünkben mutatkozik meg. Abban az esetben, ha túl alacsony az inzulinszintünk, a máj folyamatosan glükózt raktároz, mivel ilyenkor a rendelkezésre álló inzulin nem elegendő a glükóz sejtekbe való bejuttatásához. Ezzel egyre jobban terheli önmagát és a többi szervünket is.
Az inzulinérzékenység azt jelenti, hogy a sejtek mennyire hatékonyan reagálnak az inzulinra. Ennek javítása segíthet csökkenteni az inzulinrezisztenciát és számos betegség, köztük a későbbi cukorbetegség kockázatát.
Szerencsére ma már rengeteg módszer létezik, amellyel javíthatjuk az inzulinérzékenységünket. Íme néhány a legfontosabbak közül:
Több tanulmány is összefüggésbe hozza a rossz alvást a csökkent inzulinérzékenységgel. Ezek közül az egyik vizsgálat például azt találta, hogy ha éjszaka mindössze 4 órát alszunk, akkor csökken az inzulinérzékenység és a vércukorszint szabályozásának képessége, szemben a 8 és fél óra alvással (J. Clin Endocrinol Metab. 2010 Jun, 95(6): 2963–8). Szerencsére az elmaradt alvás pótlása visszafordíthatja a rossz és a kevés alvás inzulinrezisztenciára gyakorolt hatását (Sci Transl Med. 2012 Apr 11; 4 (129: 129ra43).
A sport segít abban, hogy a glükóz a sejtekbe kerüljön, méghozzá kevesebb inzulin felhasználásával, hiszen a rendszeres edzés növeli a szervezet inzulin iránti érzékenységét. 30–60 perces testmozgás hatására ezek az előnyök akár 20 órán keresztül is fennállhatnak, így nemcsak a mozgás alatt, hanem még utána is tart a hatása. A szakemberek szerint a zsírvesztés szintén nagy jelentőséggel bír az értékek normalizálásában, és egyes tanulmányok szerint már 5–10 százalékos súlyvesztéssel is jelentős eredményeket lehet elérni, hiszen ezzel javul a glükóztolerancia, és csökken az inzulinszint.

A legtöbb inzulinrezisztenciás kizárólag kardioedzést végez, pedig valójában akkor lehet jobb eredményeket elérni, ha ezt erősítéssel kombináljuk. Az izomépítés ugyanis csaknem ugyanolyan fontos az inzulin csökkentésében és a szénhidrát-anyagcsere normalizálásában, mint a zsírvesztés. A legjobb, ha hetente 5-ször minimum 30 percet töltünk testmozgással, ebből heti 3 lehet kardioedzés, míg a maradék 2 erősítő. Ez utóbbira – azaz az izomépítésre – azért van nagy szükség, mert az izom olyan szervünk, mely képes közvetlenül felvenni a glükózt, méghozzá inzulin nélkül. Ebből az következik, hogy minél nagyobb az izomtömegünk, annál kevesebb inzulinra van szükségünk, így mennyisége csökken.
A stressz befolyásolja a szervezet vércukorszint-szabályozó képességét. Arra ösztönzi a szervezetet, hogy „harcolj vagy menekülj” üzemmódba kapcsoljon, ami serkenti az olyan stresszhormonok termelését, mint a kortizol és a glükagon. Ezek a hormonok lebontják a glikogént – a tárolt cukor egy formáját – glükózzá, amely a véráramba kerül, hogy a szervezet gyors energiaforrásként használhassa fel. Sajnos a folyamatos stressz magasan tartja az úgynevezett „stresszhormonok” szintjét, és növeli a vércukorszintet, emellett csökkenti az inzulinérzékenységet. Ez a folyamat hasznos lehetett őseink számára, akiknek extra energiára volt szükségük létfenntartó tevékenységeikhez. A mai krónikus stressznek kitett emberek számára azonban a csökkent inzulinérzékenység káros lehet. Az olyan tevékenységek, mint a meditáció, a testmozgás és az alvás nagyszerű módjai a stressz csökkentésének, segítve ezzel az inzulinérzékenység növelését.

A túlsúly, különösen a hasi területen, csökkenti az inzulinérzékenységet, és növeli a 2-es típusú cukorbetegség kockázatát. A hasi zsírpárnák ehhez többféleképpen is hozzájárulnak. Például olyan hormonokat termelnek, amelyek elősegítik az inzulinrezisztenciát az izmokban és a májban. Számos tanulmány alátámasztja a nagyobb mennyiségű hasi zsír és az alacsonyabb inzulinérzékenység közötti kapcsolatot. A Johns Hopkins Egyetemen végzett tanulmány szerint például azok a pre-diabéteszben szenvedő emberek, akik 6 hónap alatt összsúlyuk 5–7%-át elveszítették, a következő 3 évben 54%-kal csökkentették a 2-es típusú cukorbetegség kockázatát. A fogyás tehát segíthet az inzulinérzékenység növelésében, és összefügg a cukorbetegség alacsonyabb kockázatával.
A diéta megkezdése előtt nem árt tisztában lenni pár alapvető fogalommal. A táplálékok három fő csoportba oszthatók: szénhidrátok, fehérjék és zsírok. A szervezet alapvetően a szénhidrátokból fedezi az energiaszükségletét. Igen nagy mennyiségű szénhidrát található a következő élelmiszerekben:
Az alap természetesen az, hogy a fentiek fogyasztását lehetőleg kerüljük, habár bizonyos gyümölcsök esetében talán lehet kivételt tenni, mivel ezek vitamin-, illetve rosttartalmuk miatt nélkülözhetetlenek az egészséges és kiegyensúlyozott táplálkozáshoz. A rostok bevitele egyébként különösen fontos az IR-diéta esetében, hiszen ezek olyan vegyületek, amelyek – bár a szénhidrátok csoportjába tartoznak – a bélrendszerben nem bomlanak le, így nem fogják emelni az inzulin szintjét sem. Érdemes ezenkívül előtérbe helyezni az úgynevezett alacsony glikémiás indexű (lassú szénhidrát-felszívódású) ételeket.
Ha érdekel, mivel teheted édesebbé az ételeidet cukor helyett, kattints ide!
Ez bizony sok tényezőtől függ, például a testmagasságtól, a testsúlytól, a sport mennyiségétől és a javasolt gyógyszerektől is. Éppen ezért nagyon fontos, hogy a diétás étrendet mindenképpen szakember (szakorvos, dietetikus) állítsa össze. Dr. Kelemen Csaba endokrinológus szakorvos véleménye szerint általában napi 150–180 g a szénhidrát javasolt mennyisége.

Sok olyan étel van, amelyről azt gondolnánk, hogy nagyon egészséges, ezért sokat lehet enni belőlük, de IR esetében, különösen reggelire, egyáltalán nem javasoltak. Ez igaz a magasabb cukortartalmú gyümölcsökre (például a banánra, a szőlőre, a fügére), és a legtöbb reggelizőpehelyre, a puffasztott termékekre, sőt még az extrudált kenyerek többségére is. Varga Dóra, a Budai Endokrinközpont dietetikusa szerint a puffasztás során az ételek szerkezete roncsolódik, ennek köszönhetően a felszívódásuk is lényegesen gyorsabb lesz, ami gyors vércukorszint-emelkedést okoz.
Ahogy korábban említettük, az IR esetében a betegeknek éppen ezt az emelkedést kell elkerülniük, így esetükben a puffasztott élelmiszerek egyáltalán nem javasoltak. A reggelizőpelyhek többsége ráadásul hozzáadott cukrot is tartalmaz, vagy aszalt gyümölcsökkel van dúsítva, melyek szintén nem javasoltak. A pelyhek közül a zabpehely az egyetlen kivétel, mert a zabot mechanikai úton lapították szét, ami nem gyorsítja a felszívódását nagy mértékben. Utóbbiból érdemes a gluténmentes változatot részesíteni előnyben, amellyel kevésbé irritáljuk a bélrendszerünket.

Nagyon fontos ügyelni a gyümölcsök megfelelő napszakban való fogyasztására. A gyümölcsöt ideális uzsonna idejében, akár önmagában fogyasztani, de lassan felszívódó szénhidráttal együtt lehet a tízórai része, vagy beilleszthető az ebédbe is. Ezenkívül fontos észben tartani, hogy egyszerre 200 g-nál nem javasolt többet bevinni belőlük, ami kb. 8–10 szem közepes méretű epret (1 maréknyi), kb. 40 szem cseresznyét (2 maréknyi), 1 nagyobb vagy 2 kisebb őszibarackot, nektarint vagy kb. 4 közepes méretű sárgabarackot jelent.

Szerencsére a smoothie-król, turmixokról sem kell lemondania annak, aki IR-esként ebben a formában szeretne gyümölcsöt fogyasztani. Ebben az esetben fontos, hogy a nagyon gyorsan felszívódó gyümölcsturmixot lassabban felszívódóvá kell tenni. Ezt úgy lehet elérni, hogy tejszínnel, kókuszkrémmel, olajos magvakkal, chiamaggal, útifűmaghéjjal vagy korpával dúsítva készítjük el.
A nemrégiben elhunyt legendás természetgyógyász, a bükki füvesemberként ismert Szabó Gyuri bácsi összeállított egy teakeveréket, amelyet kifejezetten cukorbetegség esetén ajánlott fogyasztani. Ezenkívül ajánlott a vércukorszint normalizálására a fekete áfonya és az erdei szeder levele, valamint a fekete berkenye.

Összességében kijelenthető, hogy nem kell megijedni, ha inzulinrezisztenciát diagnosztizálnak nálad, hiszen az étrended és életmódod megváltoztatásával helyreállítható az inzulinszint. Ráadásul manapság rengeteg alternatíva kínálkozik a cukor és a finomított szénhidrátok helyettesítésére. A legtöbb étterem és cukrászda is gondol már a cukorbeteg, illetve IR-es vendégekre, így az életmódváltás jóval kevesebb lemondással jár, mint elsőre gondolnánk. Ami pedig a legfontosabb: a szervezetünk is jelezni fogja, hogy jó úton járunk, hiszen szebb lesz a bőrünk és a hajunk, valamint karcsúbb, erősebb és egészségesebb testben élhetjük tovább az életünket.
Kollégáink – volt, aki már kialakult probléma miatt, és akadt, aki csak kísérletképpen – kipróbálták, milyen is az élet egy hétig cukor nélkül. Ha érdekelnek a tapasztalataik, itt olvashatsz róluk.
Forrás: Dr. Lévay György (szerk.): Alkalmazott élettan – kórélettan. Semmelweis Egyetem, Egészségtudományi Kar, 2016.
Kiemelt kép: Canva